Пролежни, описание симптомов болезни, профилактика, причины, последствия болезни и ее лечение
Описание - Пролежни

Латинское название: Decubitus
Синонимы: Омертвение кожи
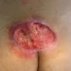
Пролежни - участки омертвения (некроза), сформировавшиеся в местах длительного сдавления мягких тканей и нарушения кровообращения и обменных процессов в коже и подкожной клетчатке.
Пролежни обычно возникают у лежачих больных при недостаточном уходе за ними, при недержани, при неподвижности и редком переворачивании их со стороны на сторону, при сухости кожи, пониженном питании или ожирении, при анемии, изменении температуры тела как в сторону повышения, так и в сторону понижения, недостаточном количестве белка в рационе пациента, а также различных заболеваниях, влияющих на питание тканей.
Чаще всего пролежни появляются там, где мягкие ткани не сильно развиты, а кости скелета наиболее выступают: крестец, лопатки, пятки, локти, вертел большеберцовой кости, затылочная область и т.д.
Пролежни могут быть экзогенные (вызванные какими-либо внешними факторами): длительное вынужденное лежачее положение, грубые швы на одежде или постельном белье и т.д. Как правило при удалении этих факторов пролежни проходят; и эндогенные (вызванные нарушением функций организма): нейротрофические. Пролежни проходят только после восстановления нарушенных функций.
В зависимости от глубины поражения тканей различают 4 степени пролежней (от незначительных поверхностных повреждений до глубоких ран, доходящих до связок и костей).
Описание заболевания - Пролежни:
ЭПИДЕМИОЛОГИЯ
Чаще всего пролежни образуются у пожилых, длительно лежащих больных (тяжелые хронические заболевания 15-20%, патология спинного мозга 20-30% и др.) Мужчины и женщины болеют одинаково часто.
СИМПТОМЫ
Наиболее ранними проявлениями пролежней может быть побледнение, затем покраснение с отслаиванием эпидермиса (пузыри) и отечностью тканей вокруг очага. Больной может чувствовать онемение в месте образования пролежня и незначительную болезненность. Если не принять меры, пузыри вскрываются (при неосторожной смене белья), могут инфицироваться и процесс углубляется вплоть до повреждения поверхности кости.
Симптомы: местное побледнение кожи, онемение, некроз, покраснение кожи, образование пузырей, отечность, умеренная боль
ДИАГНОСТИКА
Диагностика пролежней обычно не вызывает затруднений. Клиническая картина и характерная локализация позволяет сразу поставить диагноз. Необходимо исключить присоединение вторичной инфекции. Для этого проводят клинический и биохимический анализы крови, исследуют отеляемое из раны на микрофлору и чувствительность к антибиотикам, проводят рентгенологическое исследование нужной области для исключения повреждения поверхности кости.
Следует различать: пролежни, базалиома, меланомы (рака кожи), васкулит (воспаление артерий), пиодермия, термические и химические ожоги неуточненной локализации, радиационный дерматит лучевой, трофическая язва голени
Медицинские процедуры, проводимые при заболевании пролежни: Консультация гнойного хирурга, Клинический анализ крови, Посев гнойного отделяемого из раны с расшир. спект. а/б, Биохимический анализ крови, Рентген
ПРОГНОЗ И ОСЛОЖНЕНИЯ
При экзогенных пролежнях прогноз благоприятный, т.к. при облегчение нагрузки на пролежень, восстанавливается кровообращение и питание тканей и пролежень заживает. При эндогенных пролежнях прогноз осторожный, т.к. тяжесть состояния больного определяется основным заболеванием и наличие гнойно-некротического очага усугубляет течение болезни.
Осложнения: карбункул, флегмона, пиодермии, сепсис (тяжелая инфекция), остеомиелит
ЛЕЧЕНИЕ И ПРОФИЛАКТИКА
Лечение. Основные принципы лечения: восстановление нормального кровообращения в области пролежня (подкладывание надувных кругов, массаж, обработка кожи камфорным спиртом), очищение поверхности пролежня от некротических масс (хирургическим путем, обработкой специальными мазями или протеолитическими ферментами), заживление очистившейся поверхности (заживляющие мази и растворы), при инфицировании поверхности пролежня - антибатериальные препараты, УФ облучение. При обширных дефектах прибегают к пересадке кожи.
Профилактика. Тщательно следить, чтобы на постельном и нательном белье не было никаких швов, частое переворачивание больного, обработка кожи в местах сдавления с матрацем камфарным спиртом, массаж (растирание) при условии, что нет волдырей на коже, подкладывание специальных надувных кругов под крестец, лопатки, затылок, пятки, сон в положении на животе (по возможности), ежедневно осматривать кожу, тщательно соблюдать личную гигиену больного, использование специальных противопролежевых матрацев.
Медицинские процедуры: Общий массаж, УФ облучение в терапевтических дозах, Первичная хирургическая обработка раны без ушивания, Пересадка кожиПри лечении данного заболевания используются следующие методы: лекарственные, нелекарственные, гомеопатические, консервативные, малоинвазивная хирургия, народная медицина