Лейшманиоз, описание симптомов болезни, профилактика, причины, последствия болезни и ее лечение
Описание - Лейшманиоз
Латинское название: Leishmaniosis
Синонимы: Висцеральный лейшманиоз, кожный лейшманиоз, кожно-слизистый лейшманиоз
Лейшманиозы — группа заболеваний, вызванных простейшими внутриклеточными паразитами рода Лейшмания, переносчиками которых являются москиты, проявляющихся общей интоксикацией, поражением кожных покровов, слизистых оболочек, внутренних органов, имеющих тенденцию к хроническому течению.
Различают: лейшманиоз висцеральный (болезнь Лейшмана—Донована); лейшманиоз кожный; лейшманиоз кожно-слизистый;
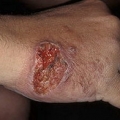
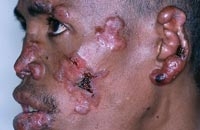
При висцеральном лейшманиозе возбудитель из первичного очага с током крови разносится по организму и возникает генерализованная форма заболевания с поражением кроветворных органов. При кожных формах лейшманиоза очаг инфекции отмечается на коже в виде гранулемы, которая распадаясь превращается в язву различной величины. Число язв от единичных до множественных (зависит от количества укусов).
Описание заболевания - Лейшманиоз:
ЭПИДЕМИОЛОГИЯ
Источником инфекции является больной человек, собаки, грызуны. Переносчиком инфекции служат москиты, которые заражаются при укусе источника инфекции. Затем паразиты размножаются в желудке насекомых и снова при укусе передаются человеку. Заражение может наступить при переливании крови или при контакте с кожной язвой.
СИМПТОМЫ
Висцеральный лейшманиоз может проявиться через несколько месяцев после заражения (инкубационный период от месяца до года) лихорадочными приступами то появляющимися, то исчезающими. Увеличены печень и селезенка, у больных отмечается анемия, снижение количества лейкоцитов, тромбоцитов, истощение организма. У лиц со слабой пигментацией кожи возможны сероватые пятна на лице и голове (отсюда название заболевания "черная лихорадка").
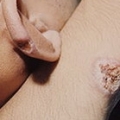
При кожном лейшманиозе поражается кожа на открытых участках тела. Появляются гранулемы склонные к изъязвлению и распространению; края язвы воспалённые; через 3—12 месяцев наблюдают самостоятельное излечение с образованием грубого пигментированного шрама.
Для кожно-слизистого лейшманиоза характерны поражения рта и носа, которые не причиняют болевых ощущений, распространяющиеся на соседние участки с образованием язв на языке, слизистой оболочке щёк и носа. Возможны рецидивы через несколько лет после самостоятельного исчезновения первичных очагов. Наблюдают разрушение носовой перегородки, твёрдого нёба и поражения глотки. Заболевание сопровождают лихорадка, снижение веса.
Лейшманиоз кожный люпоидный — рецидив кожного лейшманиоза, характеризующийся образованием плотных сливающихся буровато-красных бугорков вокруг зарубцевавшихся лейшманиом.
Симптомы: лихорадка, увеличение печени, увеличение селезенки, гранулемы на открытых частях тела, язвы на коже, язвы на слизистых оболочках, а также возможно проявление таких симптомов как истощение, сероватые пятна на коже
ДИАГНОСТИКА
Постановке диагноза помогают анамнестические данные о пребывании больных в эндемичных районах, обнаружение в соскобе с краев язв возбудителя - (тельца Боровского), методом непрямой иммунофлюоресценции обнаруживаются антитела к возбудителю, используется ПЦР (полимеразная цепная реакция). Обнаружение возбудителей в мазках материала лимфатических узлов, костного мозга, селезёнки. Для дифференциального диагноза можно провести УЗИ внутренних органов.
Следует различать: лейшманиоз, лимфогранулематоз, лепра, бруцеллез, брюшной тиф, сибирская язва, сифилис, фрамбезия
Медицинские процедуры, проводимые при заболевании лейшманиоз: Консультация паразитолога, Консультация инфекциониста, Биохимический анализ крови, Клинический анализ крови, Микроскопические исследования, ПЦР-диагностика, Метод непрямой иммунофлюоресценции, УЗИ
ПРОГНОЗ И ОСЛОЖНЕНИЯ
У 3—10% леченых пациентов развиваются изменения кожных покровов в виде обесцвеченных пятен и бородавкообразных узелков на лице и разгибательной поверхности конечностей. У пациентов со слизисто-кожным лейшманиозом возможны поражения слизистой носоглотки.
При ранней диагностике и своевременном лечении выздоравливают более 90% больных. При отсутствии лечения 95% взрослых и 85% детей погибают в течение 3—20 месяцев.
Осложнения: бактериальные инфекции (детские инфекции, вызванные бактериями), лимфаденит, разрыв селезенки
ЛЕЧЕНИЕ И ПРОФИЛАКТИКА
Лечение. Применяют антибиотикотерапию, антималярийные препараты (в том числе для обрабатывания невскрывшихся лейшманиом), криодеструкцию, лазеротерапию.
Профилактика. В местах природной очаговости большое значение имеет своевременное выявление и лечение больных, применение индивидуальных средств защиты от москитов, борьба с грызунами. В осенне-зимний период проводят профилактические прививки путем внутрикожного введения живой культуры возбудителя леишманиоза, что вызывает быстрое развитие лейшманиомы, обеспечивающее иммунитет к обоим типам лейшманиоза. Образовавшаяся прививочная лейшманиома протекает без изъязвления с быстрым исчезновением, оставляя едва заметный атрофический рубчик.
Медицинские процедуры: Криодеструкция, Лазерная фотодеструкцияПри лечении данного заболевания используются следующие методы: лекарственные, нелекарственные, консервативные, инновационные методы лечения
Специальности по данному заболеванию
Врачи, занимающиеся данным заболеванием
-
 Тесля Михаил Георгиевич Город: Ростов-на-Дону Опыт: 12 лет
Тесля Михаил Георгиевич Город: Ростов-на-Дону Опыт: 12 лет
Дерматолог -сотрудник Ростовского научно-исследовательского онкологического института Действительный член европейской академии дерматологии и венерологии , подробнее...

-